La revista The Lancet ha anunciado el nacimiento del primer bebé tras un trasplante de útero de una donante fallecida. El logro, que tuvo lugar en diciembre de 2017, puede facilitar la gestación a todas las mujeres con infertilidad uterina sin necesidad de donantes vivos.
Los trasplantes de útero de donantes fallecidos son factibles. Así concluye un estudio, publicado recientemente en la revista The Lancet, que anuncia el nacimiento en Brasil del primer bebé el pasado 15 de diciembre de 2017 con esta técnica.
La receptora fue una paciente con infertilidad uterina. Una de cada 500 mujeres con dificultades reproductivas tiene problemas uterinos debido a anomalías congénitas o por malformaciones, histerectomías o infecciones inesperadas. Las únicas opciones disponibles para tener un hijo eran la adopción o la gestación subrogada.
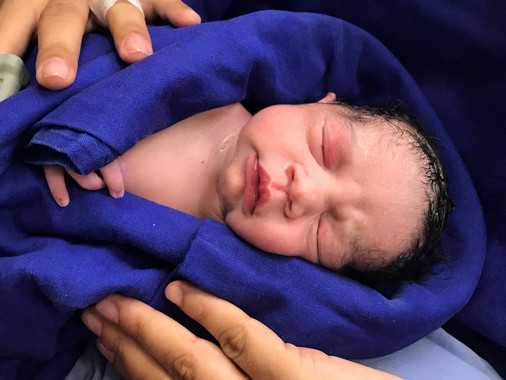
La semana pasada se ha anunciado el nacimiento en Brasil del primer bebé gracias al trasplante de útero de una donante fallecida. / Hospital das Clínicas de Sao Paulo
Antes del caso brasileño se habían realizado otros diez trasplantes de útero de donantes fallecidas en EE UU, República Checa y Turquía, pero este es el primero en dar lugar a un parto con vida.
Sin embargo, aún no se han comparado las donaciones entre personas vivas y fallecidas, ni las técnicas quirúrgicas y de inmunosupresión que se supone lograrán optimizarse en el futuro.
“Los primeros trasplantes de útero fueron un hito médico. No obstante, la necesidad de un donante vivo es una limitación importante”, indica Dani Ejzenberg, médico del Hospital das Clínicas, de la Universidad de São Paulo, que ha dirigido la investigación.
El hallazgo, paso a paso
La cirugía tuvo lugar en septiembre de 2016. La receptora fue una mujer de 32 años que nació sin útero como resultado del síndrome de Mayer-Rokitansky-Küster-Hauser, que afecta a una de cada 4.500 mujeres. Cuatro meses antes del trasplante, pasó por un ciclo de fertilización in vitro (FIV) que dio como resultado ocho óvulos fertilizados que fueron criopreservados.
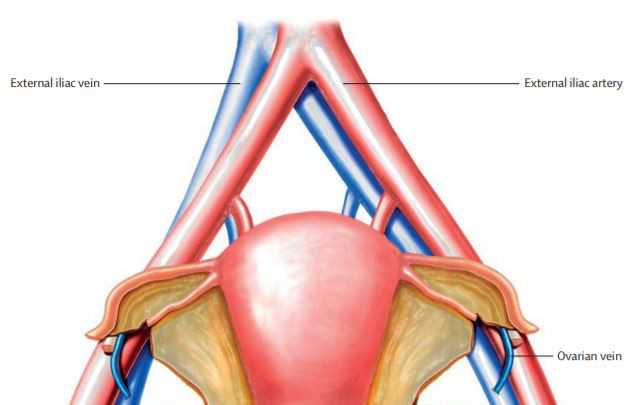
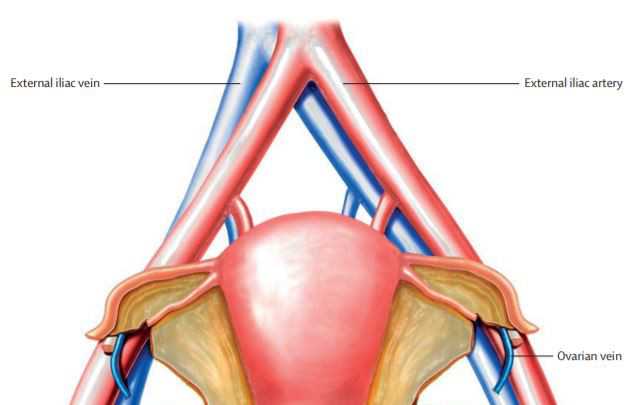
La donante tenía 45 años y murió de hemorragia subaracnoidea (un tipo de ictus que implica sangrado en la superficie del cerebro). El útero fue extraído y trasplantado a la receptora en una cirugía que duró 10,5 horas. La operación incluyó la conexión de las venas y arterias, ligamentos y canales vaginales del útero donado y de la receptora.
Después de la intervención, la paciente recibió medicamentos inmunosupresores, así como antimicrobianos, tratamiento anticoagulante y aspirina mientras estaba en el hospital. La inmunosupresión se continuó fuera del hospital hasta el nacimiento.
Cinco meses después del trasplante, el útero no mostró signos de rechazo, las ecografías no relevaron anomalías y la receptora tenía una menstruación regular. Los óvulos fertilizados se implantaron después de siete meses.
Diez días después de la implantación, se confirmó que la receptora estaba embarazada. La niña nació por cesárea a las 35 semanas, y pesaba 2.550 g. El útero trasplantado fue extirpado durante la cesárea y no mostró anomalías.
La terapia inmunosupresora se suspendió al final de la histerectomía. Cuando se escribió el manuscrito del estudio el bebé tenía siete meses y 20 días, pesaba 7,2 kg y se encontraba en buen estado de salud.
La historia de los trasplantes de útero
Con la escasez de donantes vivos, la nueva técnica podría aumentar la disponibilidad y dar a más mujeres la opción del embarazo. “El número de personas dispuestas a donar órganos tras su propia muerte es mucho mayor que el de los donantes vivos, lo que ofrece una población de donantes potenciales mucho más amplia”, añade.
Hasta ahora, la donación de útero solo estaba disponible para mujeres con familiares dispuestos a donar. El primer parto después de un trasplante uterino de donante vivo tuvo lugar en Suecia en septiembre de 2013.
El investigador principal de aquel hallazgo, Mats Brännström, ya explicó a Sinc en 2015 el futuro de la investigación de esta técnica: realizar el trasplante gracias a una donante viva mediante cirugía robotizada y llevarlo a cabo con una donante fallecida.
“Esta segunda opción sería mucho más fácil porque al tratarse de una mujer muerta se tardarían apenas 30 minutos en obtener el útero”, destacó. En total, ha habido 39 procedimientos de este tipo, resultando en 11 partos vivos hasta ahora.
Primeras fases de la técnica
Antonio Pellicer, ginecólogo español que trabaja en IVI-Roma (Italia), señala en un comentario vinculado publicado en la misma revista que, aunque el procedimiento es un gran avance, se encuentra todavía en las primeras fases y quedan por resolver aún muchas cuestiones.
“La investigación a realizar en este campo (ya sea de donantes vivos o fallecidos) debe maximizar la tasa de nacidos vivos, minimizar los riesgos para los pacientes implicados en los procedimientos (donante, receptor y feto), y aumentar la disponibilidad de órganos”, apunta Pellicer.
“Con la expansión del campo el número de procedimientos aumentará, y esto permitirá a la comunidad establecer diferentes tipos de diseños de estudio. Se debe alentar a que los próximos procedimientos se realicen de manera transparente, respaldando el registro prospectivo de los procedimientos”, añade.
Referencias:
Dani Ejzenberg, Wellington Andraus, Luana Regina Baratelli Carelli Mendes, Liliana Ducatti, Alice Song, Ryan Tanigawa, et al. ‘Livebirth after uterus transplantation from a deceased donor in a recipient with uterine infertility’. The Lancet December 04, 2018 https://doi.org/10.1016/S0140-6736(18)31766-5
Cesar Díaz-García, Antonio Pellicer. ‘Uterus transplantation from a deceased donor’. The Lancet December 04, 2018 http://dx.doi.org/10.1016/S0140-6736(18)32106-8
Mats Brännström, Liza Johannesson, Hans Bokström, Niclas Kvarnström, Johan Mölne, Pernilla Dahm-Kähler, et al. ‘Livebirth after uterus transplantation’. The Lancet VOLUME 385, ISSUE 9968, P607-616, FEBRUARY 14, 2015 DOI: https://doi.org/10.1016/S0140-6736(14)61728-1
Suscríbete a nuestra newsletter
y recibe el mejor contenido de i+Descubre directo a tu email